Die Kalziumantagonisten Verapamil (ISOPTIN u.a.) und Nifedipin (ADALAT u.a.) finden seit drei bzw. zwei Jahrzehnten millionenfach Verwendung. Noch
fehlen prospektive Langzeitstudien, die eine günstige Wirkung auf Erkrankungsverlauf und Sterblichkeit bei Bluthochdruck und myokardialen Ischämien
belegen. Eine Metaanalyse und einige zum Teil noch unveröffentlichte Studien (siehe Kasten) entfachen eine Kontroverse um etablierte
Therapiegewohnheiten. Statt des erwarteten Nutzens scheinen bestimmte Kalziumantagonisten dosisabhängig das Risiko zu erhöhen, an den
Folgen der koronaren Herzerkrankung zu sterben bzw. bei Hochdruck einen Herzinfarkt zu erleiden.
NIFEDIPIN-VERBRAUCH IN DEUTSCHLAND
Jährlich verordnen deutsche Ärzte mehr als 30 Millionen Packungen Kalziumantagonisten im Wert von 1,5 Milliarden DM – zu etwa 60% gegen
ischämische Herzkrankheit und 30% für Bluthochdruckkranke. Jede zweite Verordnung entfällt auf Nifedipin. Etwa eine halbe Million Menschen
nimmt eine kurzwirkende Zubereitung des Dihydropyridins. Seit der Wende steht CORINFAR (Arzneimittelwerk Dresden) in der Verordnungsgunst vor ADALAT.
Nachfolgepräparate, die in den alten Bundesländern den Absatz des ehemaligen Verkaufsrenners Nr. 1 ADALAT (a-t 9 [1987], 79) schwächen,
werden in den neuen Bundesländern kaum verordnet. |
Die Metaanalyse gibt Anlaß zu Kritik, so etwa wegen der mangelhaften altersbezogenen statistischen Absicherung und inhomogener Auswahl der
Studien.6,7 "Schon ein verdorbener Fisch läßt eine Bouillabaisse stinken",8 kommentiert ein Kliniker aus New Orleans, der
von Bayer als Protagonist für Kalziumantagonisten herangezogen wird, die zunehmenden Bedenken gegen kurzwirkende Präparate vom Nifedipin-Typ.
Behauptungen, langwirkende Kalziumantagonisten seien "sicher und wirksam"8, lassen sich mangels prospektiver Langzeitstudien nicht
untermauern.
Das US-amerikanische National Heart, Lung and Blood Institute warnte indes Anfang September in einer offiziellen Stellungnahme vor der Anwendung kurzwirkender
Nifedipin-Präparate. Solche Zubereitungen sollen, "wenn überhaupt, nur mit großer Vorsicht bei Bluthochdruck, Angina pectoris oder Herzinfarkt
Verwendung finden, besonders in hohen Dosen".1 Die britische Hypertonie-Gesellschaft hat ihre Empfehlungen, die Kalziumantagonisten
einschließen, vorübergehend ausgesetzt.4 Die Schweizerische Vereinigung gegen den hohen Blutdruck hält die Mittel für
"weiterhin einsetzbar". Differenzierter Gebrauch soll mögliche Risiken vermeiden.5 Eine Stellungnahme der deutschen Hochdruckliga steht
aus.
ZUM SACHVERHALT
Eine Reihe neuer Veröffentlichungen postuliert die Zunahme kardialer Risiken bzw. Übersterblichkeit bei Bluthochdruckkranken und Patienten mit
koronarer Herzkrankheit, die Kalziumantagonisten einnehmen.
- Nach der soeben publizierten Metaanalyse 16 kontrollierter Studien mit insgesamt 8.350 an koronarer Herzkrankheit leidenden Patienten gefährdet
kurzwirkendes Nifedipin dosisabhängig die Lebenserwartung:2 Im Vergleich mit Plazebo verdreifachen täglich 80 mg nahezu das
Mortalitätsrisiko (relatives Risiko 2,83), während sich der Einfluß von täglich 60 mg (relatives Risiko 1,18) bzw. 30 bis 60 mg (1,06) statistisch
nicht sichern läßt.
- In einer Fallkontrollstudie erhöhen kurzwirksame Kalziumantagonisten vom Nifedipin-, Diltiazem (DILZEM u.a.)- und Verapamil-Typ das Herzinfarktrisiko von
Patienten mit Bluthochdruck gegenüber Diuretika oder Betablockern um jeweils 60% (vgl. a-t 4 [1995], 33). Mit
höherer Dosis steigt die Gefährdung durch Kalziumantagonisten, während unter Betablockern mit zunehmender Dosis weniger Myokardinfarkte
auftreten.3
- Das Sterberisiko Hochdruckkranker, die einen Kalziumantagonisten oder Betablocker einnehmen, nimmt nach Daten, die im November im Journal of the
American Geriatrics Society veröffentlicht werden sollen, unter Nifedipin deutlich, unter Diltiazem nicht signifikant und unter Verapamil überhaupt nicht
zu.1
- Die noch nicht publizierte Multicenter Isradipine Diuretic Atherosclerosis Study (MIDAS) vergleicht den Dihydropyridin-Abkömmling Isradipin (LOMIR,
VASCAL) mit Diuretika. Ein "Trend" zu häufigeren kardiovaskulären Ereignissen unter der Hochdrucktherapie mit Isradipin ist zu
erkennen.1
|
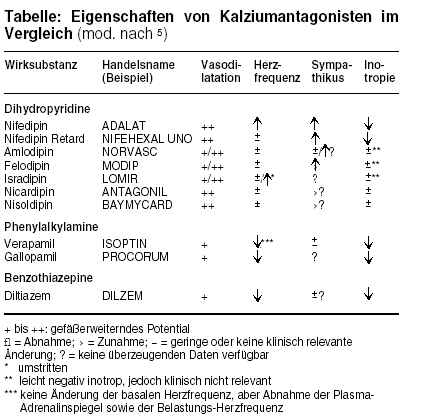
GLEICHE WIRKUNGEN UND DOCH BEACHTENSWERTE UNTERSCHIEDE: Mehr als 35 Kalziumantagonisten befinden sich weltweit im klinischen
Gebrauch. Alle wirken in gleicher Weise antianginös und antihypertensiv. Sie erweitern die glatte Gefäßmuskulatur, indem sie den Einstrom von
extrazellulärem Kalzium über Kalziumkanäle hemmen ("Kalziumkanalblocker"). Die verschiedenen Wirktypen unterscheiden sich nicht nur
durch ihre Bindung am Kalziumkanal (s. Tabelle). Dihydropyridine erhöhen die Herzfrequenz, während Vertreter vom Verapamil- und Diltiazem-Typ die AV-
Überleitung hemmen und sich unter Umständen auch gegen ventrikuläre Extrasystolen und Tachyarrhythmien verwenden lassen.
Erste Berichte über eine Verschlechterung der Blutversorgung des Herzens unter Nifedipin datieren aus dem Jahr 1978. Das Paradox proischämischer
Wirkungen ist an der Zunahme anginöser Beschwerden zu erkennen. Koronarkranke, bei denen sich das Kollateralbett noch nicht ausgebildet hat, haben
ischämische Effekte des Nifedipins wahrscheinlich weniger zu befürchten.2 "Koronare Raubeffekte" sind auch für
Nifedipin-Varianten wie Nicardipin (ANTAGONIL) und Nisoldipin (BAYMYCARD) bei Patienten mit stabiler Angina pectoris beschrieben.
Sinkt der Blutdruck durch systemische Gefäßerweiterung, wird kompensatorisch Noradrenalin ausgeschüttet. Die hieraus folgende
Reflextachykardie wirkt der antianginösen Wirkung entgegen. Der Mechanismus wird für Sauerstoffmangelzustände des Herzens
verantwortlich gemacht.12 Die Stimulation des Sympathikus verkürzt die Diastole, also die Phase des Herzzyklus, in welcher die
Koronargefäße druckpassiv durchblutet werden.5 Die Prognose bei verminderter Auswurfleistung des Herzens oder akuten Koronarsyndromen
verschlechtert sich. Dies gilt vor allem für kurzwirkende Dihydropyridine.
Überschießende Blutdrucksenkungen, besonders während der Nacht, in der der Druck ohnehin physiologisch herabgesetzt ist,
vermögen ischämische Komplikationen wie Koronarattacken oder Schlaganfälle auszulösen. Merkliche Blutdruckschwankungen, die unter
Einfluß von rasch aufgenommenen Wirkstoffen wie Nifedipin, Nicardipin, Felodipin und Isradipin selbst bei langfristiger Einnahme beobachtet werden, lassen
sich auch mit Retardzubereitungen nicht immer verhindern. Die neurohumorale Gegensteuerung mit Sympathikusaktivierung, wie sie nach kurzwirkenden Nifedipin-
Präparaten zu erwarten ist, könnte bei Verordnung von Retardpräparaten unerheblich sein und als Ursache der erhöhten Mortalität
ausscheiden.2,9 Wäre jedoch die Zunahme der Sterblichkeit durch Vasodilatation bedingt, verschärfen länger wirksame Formulierungen mit
kontinuierlicher Wirkstofffreigabe wie z.B. ADALAT OROS möglicherweise sogar das Problem.9
Da sie die Kontraktilität herabsetzen (negativ inotrope Wirkung), verbieten sich Kalziumantagonisten bei Patienten mit Stauungsherzinsuffizienz.
Amlodipin bildet möglicherweise eine Ausnahme. Zumindest bei einer kleinen Untergruppe von Patienten mit dilatativer Kardiomyopathie könnte die
Sterblichkeit sogar sinken.2
Prohämorrhagische Effekte von Kalziumantagonisten sind unstrittig und wurden von uns schon früher berichtet (a-t 5 [1995], 49): Eine Studie mit Nimodipin (NIMOTOP) während Herzklappenersatzes mußte wegen
Blutungskomplikationen vorzeitig abgebrochen werden.
NETZWERK-ERFAHRUNGEN: Zwei Jahre lang wird eine Rentnerin wegen Benommenheit, Schwindelanfällen und Synkopen
behandelt. Mehrmals stürzt sie und zieht sich Kopfverletzungen zu. Erst nach Absetzen des Nifedipin-Abkömmlings Nimodipin (NIMOTOP), das sie gegen
Konzentrationsstörungen bei Verdacht auf beginnendes hirnorganisches Psychosyndrom erhält, kommt es zur Besserung (NETZWERK-Bericht 7533). Am
ersten Tag der Einnahme von Nimodipin gegen zerebrale Durchblutungsstörungen kollabiert eine 74jährige Frau (4395). Ein 69jähriger zerbeißt
die ADALAT-10-mg-Kapsel, die er vom Notarzt erhalten hat. Er kollabiert bei einem Blutdruck von 75/55 und erleidet eine transitorisch ischämische Attacke
(5187). Bei einer 48jährigen Frau folgen der Einnahme von ADALAT 10 mg Kapseln periphere Vasodilation und Tachykardie mit reaktivem Anstieg des
Blutdrucks von 145/100 mm Hg auf 180/110 mmHg (2351). 20 Tropfen APRICAL (entsprechend 20 mg Nifedipin) senken den überhöhten Blutdruck
(220/115 mmHg) einer 65jährigen Frau so stark, daß sie trotz Klinikeinweisung verstirbt (3805). Zwei Personen entwickeln unter PIDILAT 10 bzw.
NIFEDIPIN 10 STADA eine zunehmende Herzinsuffizienz (1266, 1315). Das Herz eines 57jährigen dekompensiert unter Einnahme der Nifedipin-Atenolol-
Kombination NIF-TEN 50 RETARD (2907). Bei einer Rentnerin kommt es unter NIFEDIPIN RATIOPHARM 10, später auch nach Einnahme von 5 mg Nifedipin
zu absoluter Tachyarrhythmie (1802). Wenige Tage nach Umstellen von ADALAT RETARD auf COROTREND RETARD erleiden eine 79jährige und eine
84jährige Frau einen Herzinfarkt (2376, 2377). FOLGEN FÜR DEN KLINISCHEN GEBRAUCH: Wenn auf Nifedipin nicht verzichtet werden kann, muß die Dosis sorgfältig titriert
werden, damit der Blutdruck nicht plötzlich abfällt.
Empfehlungen zur Hochdrucktherapie, in der alle Wirkklassen an erster Stelle stehen – so etwa das Stufenschema der Deutschen Liga zur
Behandlung des hohen Blutdrucks –, beruhen auf Surrogatkriterien wie Blutdrucksenkung und nicht auf dem klinisch ausgewiesenen Erfolg. Nur Thiazid-
Diuretika und Betarezeptorenblocker haben sich in kontrollierten Langzeitstudien als lebensverlängernd bewährt und gelten in den USA und Kanada als
Mittel der ersten Wahl.10,11 Es bestehen klare Nettoeffekte in bezug auf Minderung von Schlaganfall, Herzinfarkt und tödlichen Herz-Kreislauf-
Komplikationen (a-t 12 [1993], 130). Niedrige Thiazid-Dosierungen, entsprechend 12,5 bis 25 mg Hydrochlorothiazid
(ESIDRIX u.a.), wirken verträglicher und offensichtlich sogar besser als die zum Teil heute noch verwendeten Hochdosen (z.B. in DIGNORETIK; a-t 7 [1990], 66).11
Kalziumantagonisten oder ACE-Hemmer kommen in Betracht, wenn Mittel der ersten Wahl nicht vertragen werden – z.B. bei Asthma – oder wenn
eine weitere Blutdrucksenkung erforderlich wird.11 Für kurzwirkendes Nifedipin bleiben wenige Anwendungsbereiche, etwa wenn der Blutdruck rasch
gesenkt werden muß (a-t 6 [1988], 56; 5 [1995], 50) und keine Gefahr der Myokardischämie besteht oder
für Personen mit RAYNAUD-Erkrankung.7 Mit retardiertem Nifedipin und Nifedipin-Abkömmlingen wie Amlodipin (NORVASC; a-t 4 [1994], 35), Felodipin (MODIP, MUNOBAL) und Nitrendipin (BAYOTENSIN) laufen Langzeitstudien. Im Sommer
dieses Jahres in Italien vorgetragene vorläufige Ergebnisse einer einfachen Blindstudie mit zweimal täglich 20 mg Nifedipin Retard im Vergleich zu Plazebo
bei 70- bis 80jährigen lassen eine positive Beeinflussung von Begleiterkrankungen und Tod erkennen.7
Wird an eine Umstellung gedacht, sind die äquieffektiven Tagesdosen für die Blutdrucksenkung zu berücksichtigen: 30 mg Nifedipin, 180 mg
Diltiazem, 240 mg Verapamil, 80 mg Propranolol (DOCITON u.a.), 100 mg Metoprolol (BELOC u.a.), 80 mg Nadolol (SOLGOL) und 50 mg Atenolol (TENORMIN
u.a.).3
Solange der Verdacht einer Übersterblichkeit nach Kalziumantagonisten bei koronarer Herzkrankheit nicht widerlegt ist, haben in der Therapie der stabilen
Angina pectoris Langzeitnitrate und Betarezeptorenblocker Vorrang. Sind Betablocker fehl am Platz – auch sie haben schließlich Gegenanzeigen
–, sollte man sich für einen Kalziumantagonisten entschließen, der die Herzfrequenz eher senkt, wie Verapamil oder Diltiazem.7
Bei instabiler Angina pectoris sollen Kalziumantagonisten nicht oder nur in Kombination mit einer Betablockade verwendet werden,5 wenn Nitrate und/oder
Betablocker nicht ausreichend wirken. Verapamil steht hierbei wegen ausgeprägter Bradykardie und/oder Hypotonie nicht zur Wahl.
Alle Kalziumantagonisten sind in der Frühphase des akuten Herzinfarkts kontraindiziert. Sie erhöhen bei Personen mit eingeschränkter
Herzleistung nach Infarkt das Risiko einer Stauungsinsuffizienz (a-t 10 [1992], 104). Thrombolyse,
Azetylsalizylsäure (ASPIRIN u.a.) sowie Betablocker ohne intrinsische Aktivität wie Atenolol oder Metoprolol (a-t 11 [1990], 17; 2 [1994], 21; 4 [1994], 34) bleiben hier nach wie vor Mittel der Wahl. Auch
ACE-Hemmer scheinen die Überlebenschance von Infarktpatienten mit Herzmuskelschwäche zu verbessern, wenn sie nach Stabilisierung zusätzlich
eingenommen werden (a-t 3 [1994], 26).
FAZIT: Nach jahrzehntelanger Massenverordnung von Kalziumantagonisten kumulieren Vorbehalte gegen deren breite Verwendung. "Es läßt
sich nicht leugnen, daß bei Hypertonie prospektive Studien mit Kalziumantagonisten fehlen, welche neben der Blutdrucksenkung eine Reduktion von
Mortalität und Morbidität dokumentieren. Alle Morbiditäts- und Mortalitätsstudien bei Hypertonie wurden mit Diuretika, Betablockern und
älteren Antihypertensiva durchgeführt."5 Dieses Zitat charakterisiert das Dilemma der Gegenwartsmedizin. Strategien für die
Behandlung von Herz-Kreislauf-Erkrankungen erfordern harte klinische Nutzdaten und nicht etwa Mutmaßungen. Bewährt haben sich niedrigdosierte
Thiaziddiuretika wie Hydrochlorothiazid (ESIDRIX u.a.) und "kardioselektive" Betablocker wie Atenolol (TENORMIN u.a.). Sie senken Häufigkeit von
Herz-Kreislauf-Erkrankungen und Sterblichkeit von Hochdruckpatienten. Nach Herzinfarkt mindern Azetylsalizylsäure (ASPIRIN u.a.) und Betablocker
Reinfarktrate und Mortalität.
|


